Содержание
Здравствуйте, дорогие читатели. Поговорим о проблеме, которая на фоне современного образа жизни и питания возникает, к сожалению, все чаще. Панкреатит характеризуется возникновением и развитием воспалительно-дистрофического поражения тканей, сосудов и протоков поджелудочной железы, которая отвечает за секрецию гормона инсулина и различных ферментов, способствующих работе пищеварительного тракта. Основное назначение органа – продукция панкреатического сока, содержащего ферменты и бикарбонаты. Он обеспечивает процесс всасывания питательных веществ в области тонкого кишечника.
Панкреатит у ребенка — симптомы и лечение заболевания
Итак, панкреатит у ребенка — симптомы и лечение: что все это из себя представляет? У детей заболевание имеет определенные особенности.
Например, длительное время оно может протекать без выраженных симптомов и под видом других недугов (дисбактериоз, гастрит и т.д.).
Также у детей панкреатит может находиться в связи со следующими патологиями:
— эндокринопатии;
— ожирение;
— гемохроматоз;
— гипотиреоз;
— муковисцидоз;
— хроническая почечная недостаточность;
— эпидемический паротит;
— ветряная оспа;
— герпесвирусная инфекция;
— дизентерия;
— сальмонеллез;
— сепсис.
Причины возникновения панкреатита у ребенка
Они – самые разные. Наиболее распространенные – ниже:
— иррациональное питание, стимулирующее выработку большого количества пищеварительных соков;
— чрезмерное потребление пищи;
— нарушенный режим питания;
— наследственные патологии;
— аллергия на лекарства, продукты, различные внешние факторы;
— аномалии развития органов желудочно-кишечного тракта;
— механические повреждения брюшной стенки;
— параллельные патологии органов пищеварения;
— новообразования поджелудочной железы;
— обитание в организме гельминтов;
— патологии со стороны эндокринной системы;
— перенесенные вирусные заболевания;
— пищевые отравления;
— самопроизвольный прием медикаментов.
Как и у взрослых, так и у детей панкреатит имеет несколько видов!
Реактивный
Реактивный – встречается в детском возрасте чаще остальных видов. Причинами могут быть пищевое отравление, острая респираторная вирусная инфекция (ОРВИ), воспалительный процесс в организме, прием медикаментозных средств и сильнодействующих антибиотиков, желчнокаменная болезнь, травма живота, отравление химическими токсинами, продукты плохого качества, нерегулярное питание и недуги печени.
Характерны такие симптомы, как тошнота с последующей рвотой, содержащей следы слизи и желчи, болевой приступ, газообразование, изжога, отсутствие аппетита, пожелтение кожи, боль в спине и левом плече и повышенная температура. Если не лечить, то переходит в острую форму заболевания.
Острый панкреатит
Причиной развития острого панкреатита является отек поджелудочной железы, который спровоцирован довольно сильной аллергией на внешний аллерген или лекарство. Зачастую возникает после переедания и употребления жирной пищи, на фоне вирусных и гельминтозных поражений.
Возможно возникновение обострения в виде гнойно-некротического панкреатита. Среди симптомов обнаруживаем приступообразные боли в эпигастральной области, отдающие под ребра с правой стороны и спину, вздутие, диарея, многократная рвота, значительно пониженный аппетит, повышенная температура тела, бледность, сухость в ротовой полости, наличие белого налета на поверхности языка.
Хронический панкреатит
Хронический панкреатит является распространенной патологией, для которой характерны в качестве обострения необратимые изменения в структуре поджелудочной железы и нарушения ее функций.
Чаще всего у ребенка недуг возникает на фоне наследственности. Характерные признаки хронической формы: ноющие боли, которые обостряются при ошибках в питании, после эмоционального и физического напряжения, снижение аппетита, тошнота со рвотой, запоры, быстрая утомляемость, плаксивость.
Осложнения
Ранние:
— шок;
— печеночная и почечная недостаточность;
— кровотечения различной тяжести;
— возникновение сахарного диабета.
Поздние:
— образование кист;
— такие гнойные процессы, как перитонит, свищ, абсцесс и т.д.;
— желчнокаменная болезнь.
Диагностика панкреатита у ребенка
Для ее проведения используют совершенно разные методы. Они могут использоваться в той или иной последовательности, как отдельно, так и в совокупности.
- Пальпация брюшного отдела.
- Общий анализ крови, выявляющий умеренный либо выраженный нейтрофильный лейкоцитоз (увеличенное число лейкоцитов), сигнализирующий о наличии воспалительного процесса.
- Биохимический анализ крови, выявляющий повышенный уровень ферментов, который возникает в связи с наличием одного из видов панкреатита. Наблюдается активность амилазы, трипсина и липазы – ферментов поджелудочной железы.
- Копрограмма и липидограмма кала.
- Ультразвуковое исследование органов брюшной полости обнаруживает увеличение объемных показателей органов, наличие некротических участков, уплотнение или неоднородность паренхимы.
- Биохимический анализ мочи на определенные амилазы.
- Обзорная рентгенография брюшной полости.
- Лапароскопия производится, начиная с произведения в брюшной стенке трех проколов, через которые осуществляется доступ к органам данного отдела. Данный метод позволяет оценить состояние органов, степень их поражения и некроза.
Прочие показания к диагностике:
— язва желудка и двенадцатиперстной кишки;
— острый холецистит;
— желчная и почечная колика;
— кишечная непроходимость;
— аппендицит.
Лечение и диета при панкреатите у ребенка
Несмотря на разнообразие методики лечения панкреатита, существуют общие рекомендации:
— постельный режим;
— достаточное количество потребляемой жидкости;
— строгое соблюдение назначаемой врачом диеты после вынужденной пищевой паузы!
Диета при панкреатите у ребенка
При данной патологии является обязательным соблюдение щадящей диеты, из которой должны быть исключены: газированная вода, молочные продукты с высокой жирностью, копчености, приправы, жирное мясо и рыба, консервы, выпечка, свежий хлеб, капуста, цитрусовые, бобовые, кофе, жареная еда, полуфабрикаты, коровье молоко, яичные желтки, маргарин, мороженое, арахис, а также – прочие орехи и семена, чипсы, шоколад, какао, салатная заправка, сало, другие чрезмерно острые, жирные, пряные продукты.
В это же время рекомендуются к употреблению следующие продукты!
- Овощные супы с картофелем, морковью, кабачками, в которые можно добавить рис, гречку, овсяные крупы, а также некрупную вермишель. По желанию можно добавить немного нежирной сметаны.
- Не смотря на запрет к употреблению мяса, есть виды, которые есть можно, предварительно полностью очистив от жира, жил, пленок и прочего. Это – мясо курицы, индейки, кролика, телятина, говядина.
- Отварная рыба и котлеты из нее же.
- Блюда из тыквы.
- Чаи.
- Фасоль и чечевица.
- Омлеты, приготовленные только из яичных белков.
- Молочные натуральные продукты с пониженной жирностью. Например, 9% творог, из него можно приготовить пудинг, запеканку. Для питья пригодны: натуральный йогурт и нежирный кефир.
- Запеченные и отварные овощи.
- Некислые фрукты, из них можно также приготовить пюре.
- Кисель или компот, приготовленный с изюмом вместо сахара.
- Отвар плодов шиповника.
- Зефир без глазури, мед, мармелад или варенье в качестве десерта.
- В небольших количествах позволительно введение баклажанов и молодой кукурузы.
- Макаронные изделия из твердых сортов пшеницы.
Основные правила диеты
Во-первых, продукты нужно поддавать тщательной термической и механической обработке.
Во-вторых, не следует снижать суточную норму калорий для ребенка, а лишь заменять продукты.
В-третьих, диета должна строго соблюдаться, так как при потреблении запрещенных продуктов болезнь может прогрессировать и дать серьезные обострения.
Фитотерапия
Лекарственную терапию и диету следует дополнить фитотерапией, которая поможет вашему ребенку скорее поправиться. Травяные отвары поддерживают работу ослабленной болезнью поджелудочной железы.
В сборы целебных трав, призванных облегчать состояние и лечить панкреатит, входят:
— хвощ полевой;
— солодка;
— фиалка трехлистная;
— пустырник;
— зверобой;
— полевая ромашка;
— лабазник;
— бессмертник;
— семена льна.
Медикаменты
- Панкреатин, Креон, Мезим или Фестал – содержат ферменты, вырабатываемые поджелудочной железой.
- Октреотид – содержит соматостатин, который замедляет работу железы.
- Пирензелин – также тормозит темп работы железы.
- Дюспалатин, Но-шпа, Эуфиллин или Папаверин – оказывает спазмолитическое действие.
- Анальгин или Парацетамол – оказывают анальгетическое действие.
- Фамотидин, Ранитидин, Трасилол или Лансопразол – антисекреторные препараты.
- Мегалак или Гастерин гель – антацидные средстав.
- Глюкозо-солевые растворы в виде капельниц для снижения интоксикации организма.
Могут быть назначены препараты, которые улучшают микроциркуляцию в кровеносных сосудах поджелудочной железы.
Помните, что назначать медикаменты и дозы их приема может только врач, тогда как самолечение способно навредить и без того тяжелой болезни.
Народные средства
В дополнение к травяным отварам рекомендуется:
— часто пить воду без газа в течение дня;
— пить отвары календулы, березовых листьев;
— употреблять сок из квашеной капусты или сырых овощей.
Инфузионная терапия
Данный вид терапии показан всем больным с данной проблемой, особенно в шоковом состоянии. Заключается во вливании кристаллоидных и коллоидных растворов в объеме от двух до трех литров в сутки с целью борьбы с интоксикацией.
Физиотерапевтические процедуры
- Анестезирующие методы: электрофорез раствора Новокаина, Бензогексония.
- Противовоспалительные методы: СВЧ-терапия и т.д.
- Спазмолитические методы.
- Гиперкинетические методы.
Хирургическое вмешательство
В исключительных случаях требуется хирургическое вмешательство, а показание к нему – гнойно-некротический процесс. Операция проводится с целью вскрытия и ликвидации гнойников, некротических очагов, пораженных участков тканей соседних органов, санации брюшного отдела.
Помните, панкреатит у ребенка поддается лечению. Но, лучше не допускать развития недуга!
Профилактика панкреатита включает налаживание рационального дробного питания, которое обеспечит организму поставку достаточного количество необходимых витаминов, своевременное обращение за медицинской помощью в случае нарушения работы органов ЖКТ, полный или частичный отказ от употребления тяжелой пищи, борьба с гельминтозными поражениями, режим питания, контроль качества продуктов, наблюдение за здоровьем ребенка.
Помните, что данный недуг может проявить себя внезапно. Он может иметь скрытую форму и длительное время совершенно никак себя не показывать. Но, при правильном подходе, он также быстро может покинуть больного. Правильное питание, активный образ жизни, режим дня – вот главные факторы, которые вновь заставят ребенка чувствовать себя здоровым и быть таким.
Автор статьи Ирина Вербицкая,
врач общей практики.





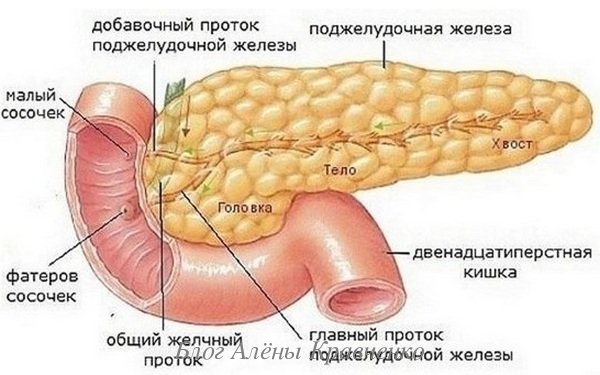







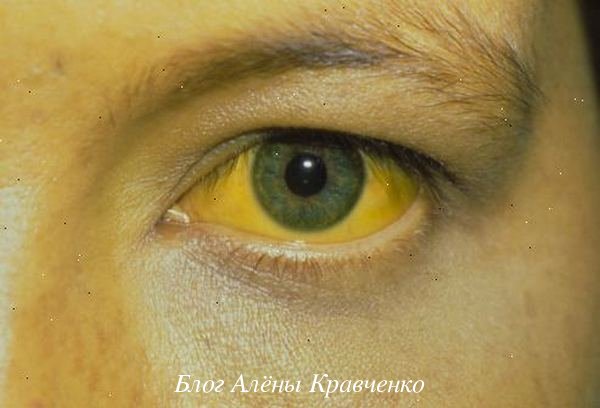








Главное не просмотреть начало болезни и вовремя начать лечение.
Коль у ребенка случилась такая проблема, то прежде всего, нужна строгая диета.